胚培養
体外受精において、とても重要なプロセスが媒精・胚培養です。
ここを担当するのが、胚培養士(エンブリオロジスト)というスタッフです。
- 2
- 受精方法
授精方法は大きく分けて二つあり、
- 通常の体外受精(c-IVF:振りかけ法)
- 顕微授精
の二つです。
初めて採卵される方は多くの場合、これらを半々で行うスプリット法にて行われます。
顕微授精は、精液所見が良くない場合や過去にc-IVFで授精しなかった場合や凍結精子、凍結卵子を用いる場合などに行われます。
- 3
- 胚の発育
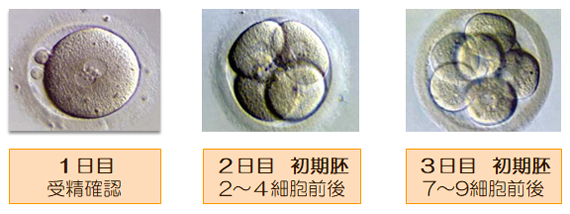
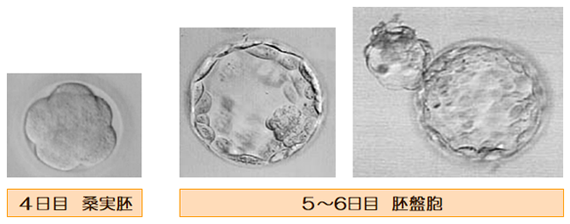
受精卵は上記の図のように、時間の経過と共に、細胞分裂を繰り返しながら、発育していきます。
当院では基本的に新鮮胚移植を行う場合には、3日目前後の初期胚を用いることが多く、凍結融解胚移植の場合には、5-6日目の胚盤胞を用いるのが通常です。
Gardner分類
複数の胚盤胞が得られているとき、より良い状態のものから移植に使用していきます。
胚盤胞の状態を選別するために用いられるのが、Gardner(ガードナー)分類です。
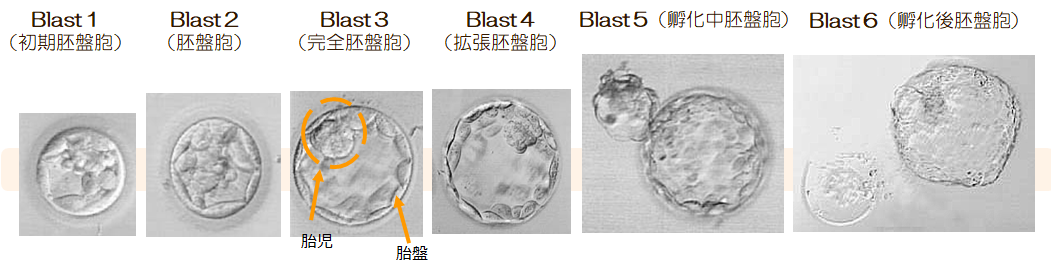
胚盤胞の発育段階に応じて1-6までの数字が割り振られていき、3以降から細胞の評価を行います。
将来胎児になっていく細胞(内部細胞塊)と胎盤になっていく細胞(栄養外胚葉)とにわけ、それぞれA・B・Cに分けて評価をされていきます。Aが一番評価が高くなります。
言葉としては、今回移植する胚は4ABの胚盤胞です、というように使用されます。
実際に、どのようなグレードの胚でどのような妊娠率が得られるか、などについては、ご希望の方には詳細に説明いたしますので、スタッフまでお尋ねください。
培養室内の設備
培養室内の設備についてご案内致します。
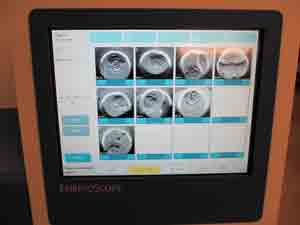
1. Embryoscope+
embryoscopeは培養中の受精卵の分割を経時的に観察し、よりよい卵子を選別する有効な手段として用いられています。日本で導入されている施設はごく僅かですが、すでにヨーロッパでは広く用いられており高い評価を得ています。

当院では、受精から初期の分割まで、すべての胚をタイムラプスによって観察しており、100%タイムラプスクリニックとして登録されています。
2. PolScope
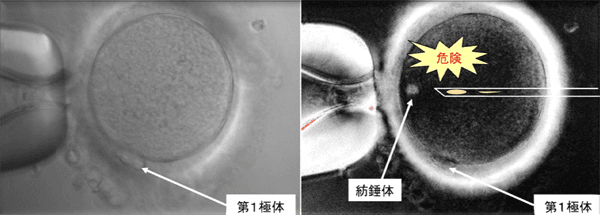
第1極体の近くには、紡錘体があると言われております。通常の顕微授精では、この紡錘体を傷つけることがないように、第1極体を7時の位置に固定して行っています。しかし、紡錘体が必ず第1極体の近くにある訳ではなく、写真のように第1極体から離れたところに紡錘体がある卵子もあります。
左は通常の顕微鏡の写真ですが紡錘体は見えません。顕微鏡に偏光板と画像解析装置を取り付けると、右の写真のように紡錘体を観察することが出来ます。
精子を注入する際に卵子の紡錘体を傷つけることは、受精率の低下や多核となる原因の一つであるといわれており、受精やその後の胚発生がよくない場合、polscopeが有効であるとの報告もあります。
当院では顕微授精を受けられる場合で、医師または培養士が特に必要と判断した場合に、polscope法を実施しています。
診療時間
診療科目:婦人科・泌尿器科(生殖補助医療)
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日 |
|---|---|---|---|---|---|---|---|
| 7:30〜16:30 (最終予約 15:00) |
– |
- ※
- 日曜は 8:30~14:00(受付は12:00まで)で診療いたします
- ※
- 祝日も休まず診療いたします
- ※
- 診療内容によって予約可能時間が異なります。
不明点はスタッフまでお問い合わせください。
ご予約・お問い合わせ
03-6408-4124
| お電話 受付時間 |
|
|---|
- ※
- 祝日は曜日に順じます
- ※
- 当院ではお電話での待ち時間短縮と対応品質向上のため、自動音声による目的別案内システムを採用しています。